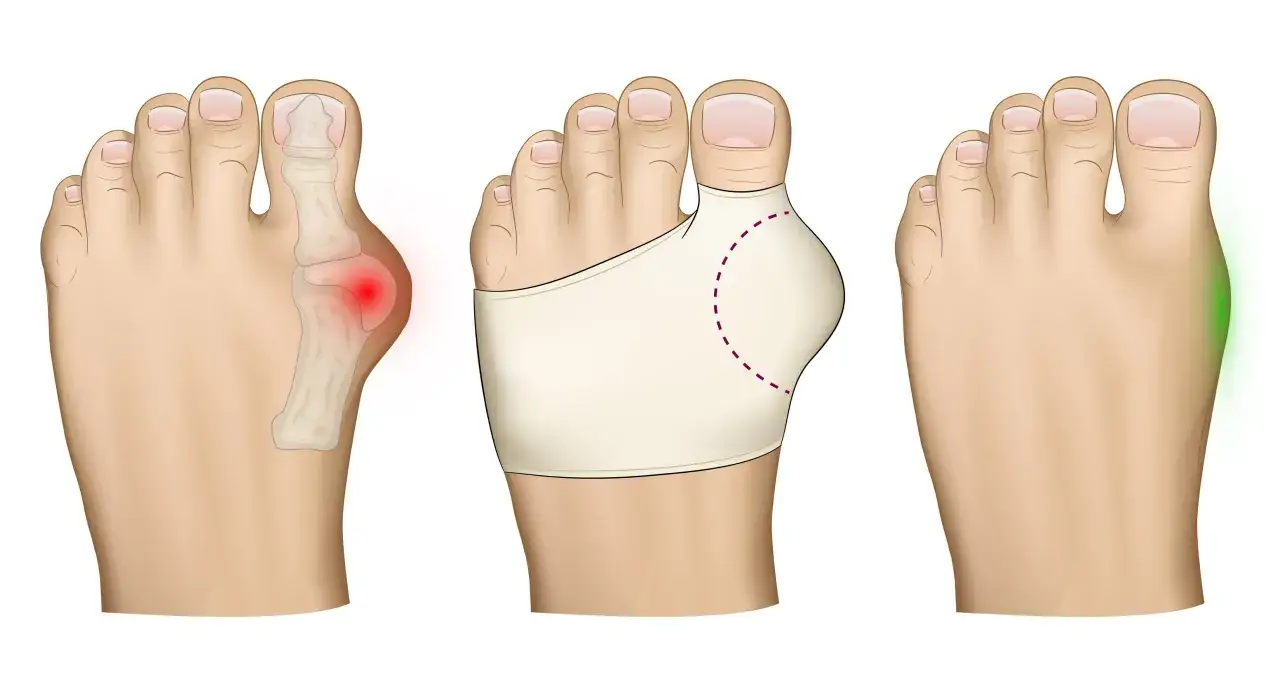
Zapalenie haluksa objawia się bólem, zaczerwienieniem i obrzękiem poznaj kluczowe symptomy.
- Silny, często pulsujący ból w stawie palucha, nasilający się podczas chodzenia i stania.
- Wyraźne zaczerwienienie skóry, obrzęk lub opuchlizna oraz miejscowe ucieplenie nad guzkiem.
- Skóra nad haluksem staje się napięta, błyszcząca i wrażliwa na dotyk (tkliwość).
- Ograniczenie ruchomości w stawie palucha, utrudniające zginanie palca i normalny chód.
- Często towarzyszy mu zapalenie kaletki maziowej, pogłębiające dolegliwości bólowe.
- Główną przyczyną zaostrzeń jest mechaniczne podrażnienie przez nieodpowiednie obuwie.
Stan zapalny haluksa: gdy paluch wysyła sygnały SOS
Stan zapalny to naturalna reakcja obronna organizmu na uszkodzenie tkanek, infekcję lub podrażnienie. W przypadku haluksa, czyli palucha koślawego, stan zapalny pojawia się najczęściej w odpowiedzi na mechaniczne podrażnienie. Deformacja ta sprawia, że głowa pierwszej kości śródstopia wystaje poza obrys stopy, stając się łatwym celem dla ucisku i tarcia, zwłaszcza w obuwiu. To właśnie te powtarzające się mikrourazy prowokują tkanki do uruchomienia procesu zapalnego, który ma na celu ochronę i regenerację, ale niestety często wiąże się z silnym bólem i dyskomfortem.
Warto podkreślić, że sam haluks to strukturalna zmiana w ustawieniu kości stopy deformacja, która może rozwijać się latami. Stan zapalny natomiast to aktywna reakcja organizmu na podrażnienie tej deformacji. Oznacza to, że nie każdy haluks jest automatycznie „zapalony”. Wiele osób żyje z paluchem koślawym bez odczuwania ostrych objawów zapalnych, dopóki nie dojdzie do czynników prowokujących, takich jak noszenie niewygodnych butów czy nadmierne obciążenie. Zrozumienie tej różnicy jest kluczowe, aby wiedzieć, kiedy mamy do czynienia z „uśpionym” haluksem, a kiedy z jego aktywnym, bolesnym zaostrzeniem.
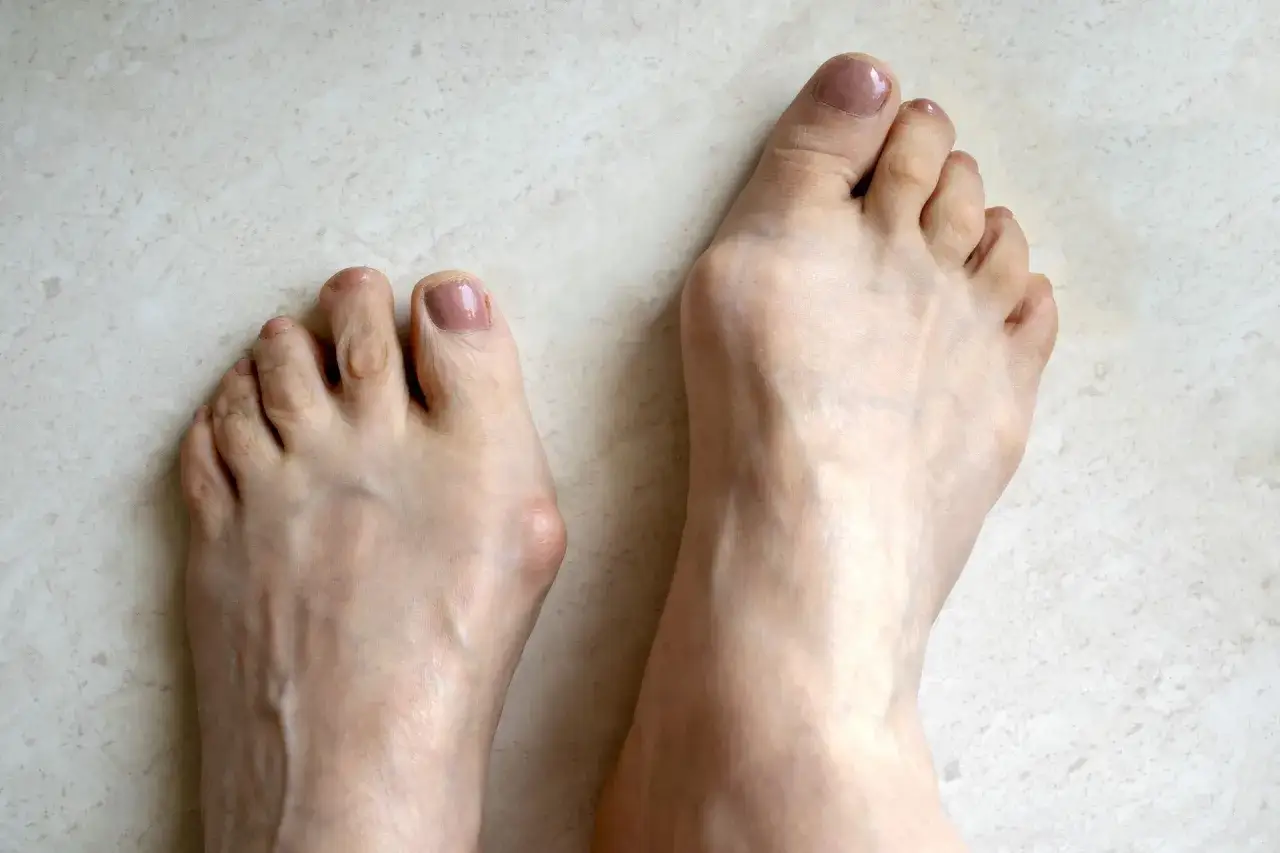
Jak rozpoznać stan zapalny: kluczowe objawy, których nie można ignorować
Jednym z najbardziej uciążliwych i charakterystycznych objawów stanu zapalnego haluksa jest ból. Może on przybierać różny charakter od ostrego, pulsującego, po bardziej tępy i uporczywy. Z mojego doświadczenia wiem, że ból ten często nasila się podczas chodzenia, stania, a zwłaszcza po zdjęciu ciasnego obuwia, gdy ucisk na podrażniony staw ustaje, a krew swobodniej krąży. Nierzadko pacjenci skarżą się również na ból w spoczynku, a rano odczuwają nieprzyjemne uczucie sztywności w stawie, które stopniowo ustępuje po rozruszaniu stopy.
Kolejnymi, bardzo wyraźnymi sygnałami alarmowymi są zmiany wizualne. W miejscu zapalenia zauważalne jest wyraźne zaczerwienienie skóry. Towarzyszy mu obrzęk lub opuchlizna w okolicy stawu śródstopno-paliczkowego palucha. Te objawy są łatwe do zauważenia i świadczą o tym, że w tkankach toczy się aktywny proces zapalny, który wymaga uwagi.Gdy dotkniemy miejsca objętego stanem zapalnym, często odczuwalne jest miejscowe podwyższenie temperatury, czyli ucieplenie. Jest to wynik zwiększonego przepływu krwi do obszaru objętego zapaleniem. Co więcej, skóra nad haluksem staje się niezwykle wrażliwa na dotyk nawet delikatne muśnięcie czy ucisk może wywołać ostry ból. To zjawisko nazywamy tkliwością palpacyjną i jest ono typowe dla aktywnego stanu zapalnego.
Stan zapalny haluksa często manifestuje się również poprzez zmiany skórne. Skóra nad guzkiem staje się napięta i błyszcząca, co jest efektem obrzęku. Dodatkowo, w wyniku ciągłego tarcia i nieprawidłowego obciążenia stopy, w okolicy haluksa mogą pojawiać się zgrubienia naskórka, bolesne modzele, a nawet odciski. Te zmiany nie tylko pogarszają estetykę stopy, ale przede wszystkim nasilać dyskomfort i ból.
Głębszy problem: co dzieje się wewnątrz stawu podczas zapalenia?
Częstym i bardzo bolesnym powikłaniem stanu zapalnego haluksa jest zapalenie kaletki maziowej, znane również jako bursitis. Kaletka maziowa to mały, wypełniony płynem woreczek, który naturalnie chroni staw, zmniejszając tarcie między kością a otaczającymi ją tkankami miękkimi. Kiedy wystająca kość haluksa jest stale uciskana i podrażniana przez obuwie, kaletka ulega podrażnieniu, a następnie zapaleniu. Prowadzi to do jej obrzęku i gromadzenia się płynu, co skutkuje ostrym, pulsującym bólem i znacznym pogorszeniem komfortu.
Ból i obrzęk towarzyszące stanowi zapalnemu mają bezpośredni wpływ na funkcjonowanie stopy, prowadząc do ograniczenia ruchomości w stawie palucha. Pacjenci często zgłaszają trudności ze zginaniem palca, co jest niezbędne do prawidłowego przetaczania stopy podczas chodu. Wspinanie się na palce staje się bolesne lub wręcz niemożliwe, co znacząco utrudnia codzienne aktywności, takie jak wchodzenie po schodach czy bieganie.
Ograniczenie ruchomości i silny ból zmuszają organizm do kompensacji, co często objawia się zmianą sposobu chodzenia. Pacjenci zaczynają utykać, próbując odciążyć bolesny paluch. Ten tzw. chód antalgiczny (przeciwbólowy) prowadzi do zmiany biomechaniki całej stopy i może obciążać inne stawy oraz części ciała, takie jak kolana, biodra czy kręgosłup, prowadząc do dalszych dolegliwości.
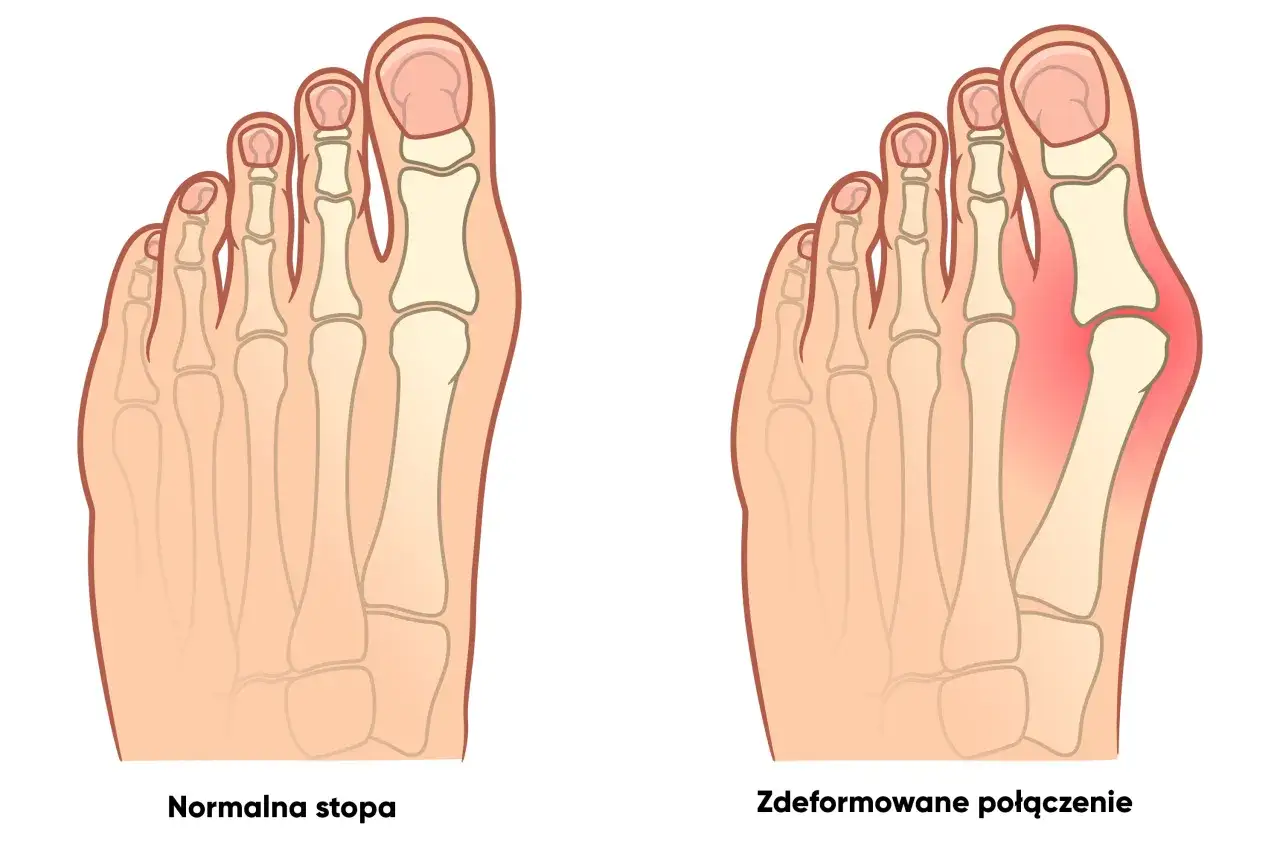
Co zaostrza problem: czynniki, które podsycają stan zapalny haluksa
Z mojego punktu widzenia, jako specjalisty, mogę śmiało powiedzieć, że nieodpowiednie obuwie jest głównym winowajcą zaostrzania stanu zapalnego haluksa. Buty zbyt ciasne, z wąskim noskiem lub na wysokim obcasie wywierają stały, nadmierny ucisk na wystającą kość haluksa. Ten ciągły nacisk i tarcie prowadzą do podrażnienia tkanek, prowokując lub nasilając proces zapalny. Wysokie obcasy dodatkowo przesuwają ciężar ciała na przodostopie, zwiększając nacisk na paluch i pogłębiając deformację, co tylko potęguje problem.
Poza obuwiem, istnieje kilka innych czynników, które mogą podsycają stan zapalny haluksa:
- Długotrwałe stanie: Przedłużone obciążenie stóp, zwłaszcza na twardych powierzchniach, może zwiększać nacisk na stawy i tkanki wokół haluksa, prowadząc do podrażnienia.
- Nadwaga: Zwiększona masa ciała oznacza większe obciążenie dla stóp, co może przyczyniać się do szybszego rozwoju deformacji i częstszych stanów zapalnych.
- Mikrourazy: Nawet drobne, powtarzające się urazy stopy, np. podczas intensywnego wysiłku fizycznego lub nieprawidłowego stawiania stopy, mogą prowokować stan zapalny.
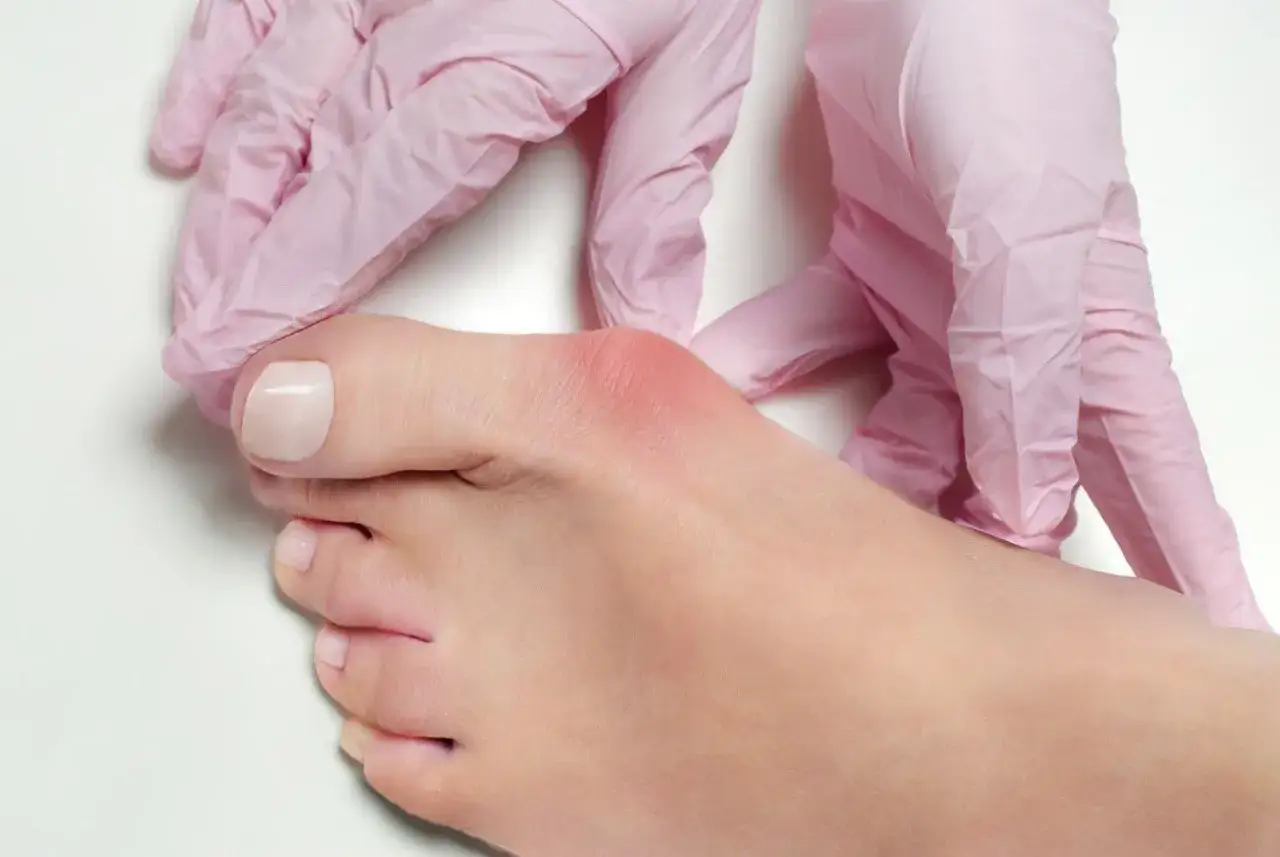
Jak szybko zareagować: pierwsza pomoc w domowych warunkach
Kiedy tylko poczujesz pierwsze objawy stanu zapalnego haluksa, warto jak najszybciej zastosować proste metody pierwszej pomocy. Zimne okłady, na przykład z lodu zawiniętego w ręcznik, przyłożone na bolące miejsce na 15-20 minut, mogą przynieść natychmiastową ulgę. Zimno obkurcza naczynia krwionośne, zmniejszając obrzęk i ból. Równie ważne jest zapewnienie stopie odpoczynku i uniesienie jej powyżej poziomu serca. To pomaga zredukować zastój krwi i płynów, co również przyczynia się do zmniejszenia opuchlizny i dyskomfortu.
W celu doraźnego złagodzenia bólu i stanu zapalnego można zastosować miejscowe lub doustne niesteroidowe leki przeciwzapalne (NLPZ). Dostępne są one w formie maści, żeli lub tabletek. Maści i żele działają miejscowo, co często jest wystarczające przy łagodniejszych objawach. Pamiętaj jednak, aby zawsze stosować je zgodnie z ulotką lub zaleceniami farmaceuty, a w przypadku silniejszego bólu lub braku poprawy, skonsultować się z lekarzem, zanim sięgniesz po leki doustne.
Absolutnie kluczowym krokiem w walce z bólem i zapobieganiu dalszemu podrażnieniu jest zmiana obuwia. Wybieraj buty szerokie, z miękką cholewką, która nie będzie uciskać haluksa. Zrezygnuj z wysokich obcasów i butów z wąskimi noskami. Postaw na komfort i przestrzeń dla stopy to najprostsza, a zarazem najskuteczniejsza metoda, aby dać stopie szansę na regenerację.
Przeczytaj również: Myślisz o haluksach? Skuteczne leczenie od A do Z poradnik eksperta
Kiedy domowe sposoby to za mało: sygnały alarmowe i wizyta u specjalisty
Chociaż domowe sposoby mogą przynieść ulgę, istnieją sygnały alarmowe, których nie można ignorować. Jeśli ból jest przewlekły, silny i nie ustępuje mimo stosowania zimnych okładów, odpoczynku i zmiany obuwia, a dodatkowo utrudnia codzienne funkcjonowanie, to znak, że czas na wizytę u specjalisty. Nie czekaj, aż problem się pogłębi wczesna interwencja jest zawsze najlepsza.W przypadku problemów z haluksem i jego stanem zapalnym, głównym lekarzem, do którego należy się udać, jest ortopeda. To on postawi dokładną diagnozę, oceni stopień deformacji i zaproponuje odpowiednie leczenie. Warto również pamiętać o roli podologa, który może pomóc w pielęgnacji stóp, usuwaniu modzeli i odcisków, a także doradzić w kwestii wkładek ortopedycznych, które mogą odciążyć bolesne miejsca.
Leczenie stanu zapalnego haluksa często obejmuje również profesjonalne metody fizjoterapeutyczne, które mają na celu zmniejszenie bólu i stanu zapalnego. Fizjoterapeuta może zaproponować:
- Krioterapia: Leczenie zimnem, które skutecznie zmniejsza obrzęk i ból.
- Laseroterapia: Wykorzystanie promieniowania laserowego do stymulacji procesów regeneracyjnych i działania przeciwzapalnego.
- Ultradźwięki: Mechaniczne drgania o wysokiej częstotliwości, które poprawiają krążenie i przyspieszają gojenie.
- Pole magnetyczne: Terapia, która działa przeciwbólowo, przeciwzapalnie i regeneracyjnie na tkanki.