Refluks żółciowy, znany również jako refluks dwunastniczo-żołądkowy, to stan, w którym żółć z dwunastnicy cofa się do żołądka, a czasem nawet do przełyku. Jest to problem wymagający specyficznego podejścia, ponieważ różni się od powszechniejszego refluksu kwasowego. W tym artykule dostarczę kompleksowych informacji o dostępnych metodach leczenia farmakologicznego i niefarmakologicznego, pomagając zrozumieć różnice między lekami na receptę i bez recepty, a także podkreślę konieczność konsultacji z lekarzem.
- Refluks żółciowy to cofanie się żółci do żołądka, wymagające innego leczenia niż refluks kwasowy.
- Kluczowe leki to kwas ursodeoksycholowy (UDCA) zmieniający skład żółci oraz leki prokinetyczne poprawiające motorykę przewodu pokarmowego.
- Inhibitory pompy protonowej (IPP) i preparaty osłonowe mogą wspierać leczenie, ale nie są główną terapią na samą żółć.
- Większość skutecznych leków na refluks żółciowy (UDCA, prokinetyczne) jest dostępna wyłącznie na receptę.
- Niezbędna jest konsultacja z lekarzem gastroenterologiem oraz modyfikacja stylu życia i diety.
- Leczenie refluksu żółciowego jest często długotrwałe i wymaga ścisłej współpracy ze specjalistą.
Czym refluks żółciowy różni się od kwasowego i dlaczego to ważne dla leczenia?
Zacznijmy od podstaw: refluks żółciowy (dwunastniczo-żołądkowy) to cofanie się treści dwunastnicy, zawierającej żółć, do żołądka. Różni się on fundamentalnie od refluksu kwasowego (żołądkowo-przełykowego), gdzie do przełyku cofa się głównie kwas solny z żołądka. Ta różnica jest kluczowa, ponieważ żółć i kwas solny mają zupełnie inny skład chemiczny i w inny sposób drażnią błony śluzowe.
Kwas solny jest silnie żrący, ale błona śluzowa żołądka jest do niego przystosowana. Żółć natomiast, choć niezbędna do trawienia tłuszczów, w kontakcie z błoną śluzową żołądka i przełyku działa silnie drażniąco i może prowadzić do poważnych stanów zapalnych, a nawet zmian przednowotworowych. Dlatego też, zwykłe leki na zgagę, które neutralizują kwas, mogą być nieskuteczne lub niewystarczające w przypadku refluksu żółciowego, a nawet mogą maskować problem, nie rozwiązując jego przyczyny.
Objawy, które powinny skłonić Cię do myślenia o "gorzkiej" zgadze
Objawy refluksu żółciowego często bywają mylone z refluksem kwasowym, ale mają swoje charakterystyczne cechy. Zamiast typowego "palenia" za mostkiem, pacjenci często doświadczają gorzkiego smaku w ustach, szczególnie rano lub po posiłkach. To właśnie ta "gorzka zgaga" powinna zapalić czerwoną lampkę. Mogą pojawić się również inne dolegliwości, które wskazują na obecność żółci w górnym odcinku przewodu pokarmowego:
- Gorzki smak w ustach: Często opisywany jako metaliczny lub mydlany, szczególnie po przebudzeniu.
- Ból w nadbrzuszu: Może być piekący lub kłujący, często nasila się po jedzeniu.
- Nudności i wymioty: W cięższych przypadkach może dochodzić do wymiotowania żółcią, co jest bardzo charakterystycznym objawem.
- Utrata masy ciała: Spowodowana niechęcią do jedzenia lub zaburzeniami trawienia.
- Kaszel i chrypka: Jeśli żółć dostaje się do przełyku i dalej do dróg oddechowych.
Kluczowe pytanie: czy można leczyć się na własną rękę?
W przypadku podejrzenia refluksu żółciowego, zdecydowanie odradzam samodzielne leczenie. To nie jest typowa zgaga, którą można załagodzić preparatami dostępnymi bez recepty. Leczenie refluksu żółciowego jest często złożone i wielokierunkowe, a jego skuteczność zależy od prawidłowej diagnozy i indywidualnie dobranej terapii. Samodzielne stosowanie leków, zwłaszcza tych na refluks kwasowy, może maskować objawy, prowadząc do opóźnienia prawidłowej diagnozy i wdrożenia właściwego leczenia. Żółć w żołądku i przełyku może prowadzić do poważnych uszkodzeń błony śluzowej, dlatego tak ważna jest ścisła współpraca z lekarzem gastroenterologiem, który dobierze odpowiednie leki i monitoruje przebieg terapii.

Leki na refluks żółciowy dostępne na receptę: co może zalecić lekarz?
Kwas ursodeoksycholowy (UDCA): jak działa "złoty standard" w terapii?
Kwas ursodeoksycholowy (UDCA) to bez wątpienia "złoty standard" w terapii refluksu żółciowego. Jego mechanizm działania jest niezwykle istotny: UDCA zmienia skład chemiczny żółci, czyniąc ją mniej toksyczną i drażniącą dla błony śluzowej żołądka i przełyku. Zamiast agresywnych kwasów żółciowych, które uszkadzają komórki, pojawia się UDCA, który jest łagodniejszy i działa ochronnie. Dzięki temu zmniejsza się stan zapalny i ryzyko powikłań. Preparaty z UDCA są dostępne wyłącznie na receptę i ich dawkowanie musi być ściśle kontrolowane przez lekarza.Leki prokinetyczne (np. itopryd): czy można "zmusić" żołądek do prawidłowej pracy?
Leki prokinetyczne, takie jak itopryd, odgrywają kluczową rolę w poprawie motoryki przewodu pokarmowego. Ich działanie polega na przyspieszeniu opróżniania żołądka i poprawie koordynacji skurczów, co skutecznie zapobiega cofaniu się treści dwunastnicy, a tym samym żółci, do żołądka. Można powiedzieć, że "zmuszają" one żołądek do efektywniejszej pracy, co jest niezwykle ważne w walce z refluksem żółciowym. Podobnie jak UDCA, leki prokinetyczne są dostępne wyłącznie na receptę.Sekwestranty kwasów żółciowych: kiedy konieczne jest związanie problemu u źródła?
Sekwestranty kwasów żółciowych, takie jak cholestyramina, to kolejna grupa leków dostępnych na receptę, stosowanych w refluksie żółciowym. Ich mechanizm działania polega na wiązaniu soli kwasów żółciowych w jelicie, co zapobiega ich wchłanianiu zwrotnemu i drażniącemu działaniu. Dzięki temu zmniejsza się pula krążących kwasów żółciowych, a tym samym ich ilość, która mogłaby cofać się do żołądka. Są one stosowane rzadziej, głównie w cięższych przypadkach, gdy inne metody okazują się niewystarczające.
Sukralfat: tarcza ochronna dla Twojego żołądka
Sukralfat to lek, który działa jak prawdziwa tarcza ochronna dla błony śluzowej żołądka. Po przyjęciu tworzy on na jej powierzchni warstwę ochronną, która skutecznie izoluje ją od drażniącego działania żółci i kwasu. Jest to szczególnie ważne w przypadku uszkodzeń błony śluzowej, ponieważ sukralfat wspomaga jej gojenie i chroni przed dalszymi podrażnieniami. Lek ten również jest dostępny wyłącznie na receptę.
Preparaty bez recepty (OTC): co realnie może pomóc, a co tylko maskuje problem?
Inhibitory pompy protonowej (IPP): czy popularne "prazole" są skuteczne przy żółci?
Inhibitory pompy protonowej (IPP), takie jak omeprazol czy pantoprazol, są powszechnie stosowane w leczeniu refluksu kwasowego. Ich główna funkcja polega na zmniejszaniu wydzielania kwasu solnego w żołądku. W kontekście refluksu żółciowego sytuacja jest bardziej złożona. IPP nie leczą bezpośrednio refluksu żółciowego, ponieważ nie wpływają na cofanie się żółci. Mogą jednak zmniejszać drażniące działanie żółci w połączeniu z kwasem solnym. Innymi słowy, jeśli żółć cofa się do żołądka, ale w żołądku jest mniej kwasu, mieszanina ta jest mniej agresywna dla błony śluzowej. Pamiętajmy jednak, że nie są one podstawową terapią na samą żółć i ich stosowanie bez konsultacji lekarskiej może maskować problem.
Alginiany i kwas hialuronowy: jak działa mechaniczna bariera na treść żołądkową?
Preparaty na bazie alginianów, kwasu hialuronowego i siarczanu chondroityny to grupa leków dostępnych bez recepty, które oferują mechaniczne wsparcie w walce z refluksem. Ich działanie polega na tworzeniu gęstej, lepkiej bariery na powierzchni treści żołądkowej. Ta "tratwa" skutecznie zapobiega cofaniu się zarówno kwasu, jak i żółci do przełyku, zapewniając ulgę w objawach. Są to preparaty, które mogą przynieść doraźną ulgę, ale nie rozwiązują przyczyny problemu. Dostępne są w postaci syropów lub tabletek do ssania.
Czy ziołowe preparaty wspierające trawienie mają sens w leczeniu refluksu żółciowego?
Ziołowe preparaty wspierające trawienie, takie jak te zawierające wyciągi z karczocha, mięty czy rumianku, mogą oferować pewną ulgę w ogólnych dolegliwościach trawiennych, takich jak wzdęcia czy uczucie ciężkości. Mogą poprawiać komfort, ale ich rola w bezpośrednim leczeniu refluksu żółciowego jest bardzo ograniczona. Nie są w stanie zmienić składu żółci ani poprawić motoryki przewodu pokarmowego w stopniu, który byłby terapeutyczny. Nie zastąpią one specjalistycznej farmakoterapii i diagnozy medycznej. Zawsze warto skonsultować ich stosowanie z lekarzem, aby upewnić się, że nie wchodzą w interakcje z innymi przyjmowanymi lekami.
Jak działają poszczególne grupy leków? Porównanie mechanizmów
Poprawa motoryki a zmiana składu żółci: co jest ważniejsze?
Aby lepiej zrozumieć, jak różne leki radzą sobie z refluksem żółciowym, przygotowałem tabelę porównawczą. Widać w niej, że zarówno poprawa motoryki, jak i zmiana składu żółci są kluczowe, ale działają na różnych etapach problemu. W większości przypadków optymalne leczenie to połączenie kilku mechanizmów.
| Grupa leków | Przykładowa substancja czynna | Główny mechanizm działania | Dostępność (na receptę/bez recepty) |
|---|---|---|---|
| Kwas ursodeoksycholowy (UDCA) | Kwas ursodeoksycholowy | Zmienia skład chemiczny żółci, czyniąc ją mniej toksyczną | Na receptę |
| Leki prokinetyczne | Itopryd | Poprawiają motorykę przewodu pokarmowego, przyspieszają opróżnianie żołądka | Na receptę |
| Inhibitory pompy protonowej (IPP) | Omeprazol, pantoprazol | Zmniejszają wydzielanie kwasu solnego w żołądku (pośrednie działanie) | Na receptę / Bez recepty (mniejsze dawki) |
| Sekwestranty kwasów żółciowych | Cholestyramina | Wiążą sole kwasów żółciowych w jelicie, zapobiegając ich wchłanianiu | Na receptę |
| Preparaty tworzące barierę | Alginiany, kwas hialuronowy, siarczan chondroityny | Tworzą mechaniczną barierę na powierzchni treści żołądkowej | Bez recepty |
| Leki osłonowe | Sukralfat | Tworzy warstwę ochronną na błonie śluzowej żołądka | Na receptę |
Potencjalne skutki uboczne i interakcje: na co zwrócić szczególną uwagę?
Każdy lek, nawet ten dostępny bez recepty, może powodować skutki uboczne i wchodzić w interakcje z innymi substancjami. W przypadku leków na refluks żółciowy, należy być szczególnie ostrożnym. Na przykład, UDCA jest zazwyczaj dobrze tolerowany, ale może powodować biegunkę. Leki prokinetyczne mogą wywoływać bóle głowy, nudności czy zaburzenia rytmu serca, choć itopryd jest zazwyczaj bezpieczny. Sekwestranty kwasów żółciowych mogą prowadzić do zaparć i zaburzać wchłanianie innych leków, w tym witamin rozpuszczalnych w tłuszczach. IPP, choć popularne, przy długotrwałym stosowaniu mogą wpływać na wchłanianie niektórych składników odżywczych (np. witaminy B12, magnezu) i zwiększać ryzyko infekcji jelitowych.
Dlatego tak ważne jest, aby zawsze informować lekarza lub farmaceutę o wszystkich przyjmowanych lekach, suplementach diety i preparatach ziołowych. Tylko wtedy możliwe jest uniknięcie niepożądanych reakcji i zapewnienie bezpieczeństwa terapii. Nigdy nie modyfikuj dawkowania ani nie przerywaj leczenia bez konsultacji ze specjalistą.
- Biegunki lub zaparcia: Częste przy UDCA i sekwestrantach.
- Bóle głowy, nudności: Mogą wystąpić przy prokinetykach.
- Zaburzenia wchłaniania: IPP i sekwestranty mogą wpływać na wchłanianie witamin i innych leków.
- Interakcje z innymi lekami: Zawsze należy poinformować lekarza o wszystkich przyjmowanych preparatach.
Leczenie to nie tylko tabletki: co jeszcze możesz zrobić, by pokonać refluks żółciowy?
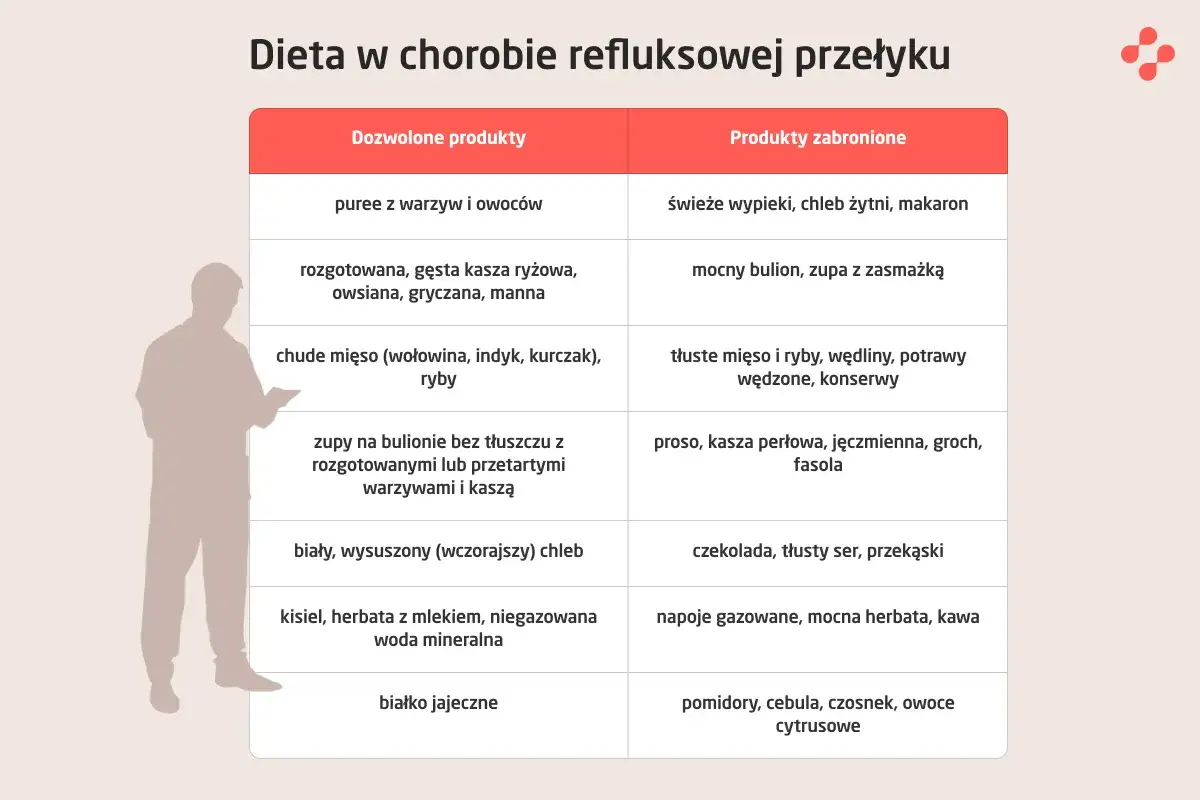
Dieta przy refluksie żółciowym: kluczowe zasady, które przynoszą ulgę
Leczenie farmakologiczne jest fundamentem, ale bez odpowiedniej diety i zmian w stylu życia, jego skuteczność może być ograniczona. Dieta przy refluksie żółciowym wymaga szczególnej uwagi. Kluczowe jest ograniczenie tłuszczów, ponieważ to właśnie tłuszcze stymulują wydzielanie żółci. Unikaj potraw ciężkostrawnych, smażonych, tłustych mięs, wędlin, pełnotłustego nabiału i słodyczy. Zamiast tego, postaw na lekkostrawne posiłki, gotowane na parze, pieczone lub duszone. Pamiętaj, że to, co jesz, ma bezpośredni wpływ na Twoje samopoczucie.
- Mniejsze, częstsze posiłki: Jedz 5-6 razy dziennie, ale w mniejszych porcjach, aby nie obciążać żołądka.
- Unikaj tłustych potraw: Ogranicz smażone, tłuste mięsa, wędliny, pełnotłusty nabiał i słodycze.
- Wybieraj produkty lekkostrawne: Gotowane na parze warzywa, chude mięso, ryby, kasze, ryż.
- Ogranicz potrawy drażniące: Ostre przyprawy, cebula, czosnek, cytrusy, pomidory mogą nasilać objawy.
- Pij odpowiednio: Unikaj napojów gazowanych, mocnej kawy i herbaty. Stawiaj na wodę niegazowaną i łagodne herbatki ziołowe.
Zmiana nawyków, która kosztuje niewiele, a daje bardzo dużo
Poza dietą, szereg modyfikacji w codziennych nawykach może znacząco przyczynić się do zmniejszenia objawów refluksu żółciowego. Te zmiany często kosztują niewiele, a przynoszą ogromne korzyści dla zdrowia i komfortu życia. Moje doświadczenie pokazuje, że pacjenci, którzy konsekwentnie wdrażają te zasady, znacznie lepiej reagują na leczenie farmakologiczne i odczuwają większą ulgę.
- Unikaj jedzenia przed snem: Ostatni posiłek zjedz co najmniej 2-3 godziny przed położeniem się do łóżka. Daj żołądkowi czas na strawienie pokarmu.
- Redukcja masy ciała: Nadwaga i otyłość zwiększają ciśnienie w jamie brzusznej, co sprzyja refluksowi. Utrata nawet kilku kilogramów może przynieść ulgę.
- Uniesienie wezgłowia łóżka: Podniesienie głowy o około 15-20 cm (np. za pomocą specjalnych klinów lub podkładek pod nogi łóżka) zapobiega cofaniu się treści żołądkowej podczas snu.
- Unikaj ciasnych ubrań: Ubrania uciskające brzuch mogą zwiększać ciśnienie w jamie brzusznej i nasilać refluks.
- Rzuć palenie i ogranicz alkohol: Zarówno nikotyna, jak i alkohol osłabiają dolny zwieracz przełyku i drażnią błony śluzowe.
- Zarządzanie stresem: Stres może nasilać objawy refluksu. Techniki relaksacyjne, joga czy medytacja mogą pomóc.
Przeczytaj również: Ból migdałków: Jakie leki bez recepty? Kiedy do lekarza?
Kiedy farmakoterapia zawodzi: czy operacja jest jedynym wyjściem?
W większości przypadków refluks żółciowy udaje się skutecznie kontrolować za pomocą farmakoterapii i zmian w stylu życia. Zdarzają się jednak sytuacje, gdy pomimo intensywnego leczenia i ścisłego przestrzegania zaleceń, objawy utrzymują się lub dochodzi do poważnych powikłań. W takich, skrajnych przypadkach, lekarz może rozważyć interwencję chirurgiczną. Jest to jednak ostateczność i wymaga bardzo dokładnej oceny przez specjalistę, który oceni potencjalne korzyści i ryzyko zabiegu. Operacje mają na celu zazwyczaj poprawę funkcjonowania dolnego zwieracza przełyku lub zmianę anatomii, aby zapobiec cofaniu się żółci. Pamiętajmy, że decyzja o operacji zawsze jest podejmowana indywidualnie, po wyczerpaniu wszystkich innych możliwości.