Haluksy, czyli paluch koślawy, to nie tylko problem estetyczny, ale przede wszystkim dolegliwość ortopedyczna, która może znacząco utrudniać codzienne funkcjonowanie i powodować ból. Znalezienie odpowiedniego specjalisty jest kluczowe dla skutecznego leczenia i odzyskania komfortu. W tym artykule, jako Nikodem Cieślak, przeprowadzę Cię przez wszystkie etapy od diagnozy, przez metody leczenia, aż po rekonwalescencję, wskazując, do kogo zwrócić się o pomoc.
Ortopeda traumatolog to specjalista, który skutecznie pomoże Ci w leczeniu haluksów.
- Głównym specjalistą zajmującym się haluksami jest ortopeda traumatolog, często ze specjalizacją w chirurgii stopy i stawu skokowego.
- Podstawowa diagnostyka obejmuje wywiad, badanie fizykalne oraz RTG stóp na stojąco, które pozwala ocenić kąty deformacji (HVA, IMA).
- Leczenie zachowawcze (np. odpowiednie obuwie, wkładki, fizjoterapia) ma na celu spowolnienie postępu wady i złagodzenie objawów, głównie w początkowych stadiach.
- Leczenie operacyjne jest konieczne, gdy ból jest silny, deformacja postępuje, a metody zachowawcze nie przynoszą ulgi. Główne metody to osteotomie (np. Scarf, Chevron) i techniki małoinwazyjne.
- Orientacyjny czas rekonwalescencji po operacji to zazwyczaj 6-8 tygodni, z kluczową rolą rehabilitacji.
- Leczenie jest dostępne zarówno w ramach NFZ (długie terminy oczekiwania), jak i prywatnie (koszty od kilku do kilkunastu tysięcy złotych za jeden haluks).
Masz haluksy? Poznaj specjalistę, który Ci pomoże
Kiedy zaczynamy odczuwać dyskomfort w okolicy palucha, a stopa zaczyna zmieniać swój kształt, naturalnie pojawia się pytanie: do jakiego lekarza się zgłosić? Wiem z doświadczenia, że właściwy wybór specjalisty to podstawa skutecznego leczenia haluksów.Ortopeda traumatolog: Twój pierwszy i najważniejszy krok w leczeniu haluksów
Zdecydowanie najlepszym i właściwym kierunkiem dla każdego, kto zmaga się z haluksami, jest wizyta u ortopedy traumatologa. To właśnie ten lekarz specjalizuje się w diagnostyce i leczeniu schorzeń układu ruchu, w tym deformacji stóp. Często ortopedzi dodatkowo specjalizują się w chirurgii stopy i stawu skokowego, co czyni ich ekspertami w tej konkretnej dziedzinie.
Czym dokładnie zajmuje się ortopeda w kontekście deformacji stopy?
Rola ortopedy w przypadku haluksów jest kompleksowa i obejmuje szereg działań, które mają na celu przywrócenie sprawności i komfortu Twojej stopie. Oto, czym dokładnie zajmuje się ten specjalista:
- Diagnostyka: Ortopeda przeprowadzi szczegółowy wywiad i badanie fizykalne, a także zleci niezbędne badania obrazowe, takie jak RTG, aby dokładnie ocenić stopień zaawansowania deformacji.
- Planowanie leczenia zachowawczego: W początkowych stadiach haluksów, ortopeda może zaproponować metody nieoperacyjne, takie jak odpowiednie obuwie, wkładki ortopedyczne czy fizjoterapię, mające na celu spowolnienie postępu wady i złagodzenie objawów.
- Kwalifikacja do operacji: Jeśli leczenie zachowawcze okaże się niewystarczające lub deformacja jest zaawansowana, lekarz oceni, czy kwalifikujesz się do zabiegu operacyjnego, biorąc pod uwagę Twój stan zdrowia i oczekiwania.
- Przeprowadzenie operacji: Ortopeda specjalizujący się w chirurgii stopy wykonuje zabiegi korekcyjne haluksów, dobierając odpowiednią technikę do indywidualnego przypadku.
- Nadzór nad rekonwalescencją: Po operacji lekarz monitoruje proces gojenia i współpracuje z fizjoterapeutą, aby zapewnić Ci jak najszybszy i najpełniejszy powrót do zdrowia.
Kiedy wizyta u lekarza staje się absolutną koniecznością?
Nie należy zwlekać z wizytą u ortopedy, gdy zauważymy pierwsze objawy. Im wcześniej podejmiemy działania, tym większe szanse na skuteczne leczenie zachowawcze. Oto kluczowe sygnały, które powinny skłonić Cię do konsultacji:
- Silny ból: Jeśli ból w okolicy palucha jest intensywny, utrudnia chodzenie lub nasila się podczas aktywności.
- Postępująca deformacja: Kiedy zauważasz, że paluch coraz bardziej odchyla się w kierunku pozostałych palców, a guz na wewnętrznej stronie stopy staje się większy.
- Problemy z doborem obuwia: Jeśli coraz trudniej znaleźć wygodne buty, a noszenie większości z nich powoduje ucisk i ból.
- Początkowy dyskomfort: Nawet niewielki ból, zaczerwienienie czy otarcia w okolicy stawu palucha powinny być sygnałem do działania.
- Względy estetyczne: Choć haluksy to problem medyczny, nie można ignorować ich wpływu na samoocenę i komfort psychiczny. Jeśli wygląd stopy Cię niepokoi, warto to skonsultować.
Jak wygląda wizyta u ortopedy? Przygotuj się na diagnostykę
Pierwsza wizyta u ortopedy to kluczowy moment w procesie leczenia haluksów. Z mojego doświadczenia wiem, że pacjenci często czują się pewniej, wiedząc, czego mogą się spodziewać. Lekarz będzie dążył do zebrania jak najwięcej informacji, aby postawić trafną diagnozę i zaplanować leczenie.
Wywiad medyczny i badanie fizykalne: O co zapyta Cię lekarz?
Wizyta rozpocznie się od szczegółowego wywiadu medycznego. Lekarz zapyta Cię o historię dolegliwości kiedy pojawiły się pierwsze objawy, jak długo trwają, co nasila, a co łagodzi ból. Będzie go interesować Twój styl życia, rodzaj wykonywanej pracy, preferowane obuwie, a także historia chorób w rodzinie, ponieważ haluksy często mają podłoże genetyczne. Następnie przeprowadzi badanie fizykalne stóp. Oceni stopień deformacji palucha, sprawdzi ruchomość stawów, poszuka miejsc bolesnych uciskowo oraz oceni stan skóry i obecność ewentualnych otarć czy modzeli.
Diagnostyka obrazowa: Dlaczego RTG stóp na stojąco jest kluczowe?
Po badaniu fizykalnym, ortopeda najprawdopodobniej zleci wykonanie zdjęć rentgenowskich (RTG) obu stóp. Kluczowe jest, aby zdjęcia te były wykonane w projekcji AP (przednio-tylnej) i bocznej, a co najważniejsze na stojąco, pod obciążeniem. Dlaczego to tak ważne? Ponieważ stopa pod obciążeniem zachowuje się inaczej niż w spoczynku. Tylko w tej pozycji można precyzyjnie ocenić rzeczywisty stopień deformacji, wzajemne ułożenie kości oraz obciążenie poszczególnych partii stopy. To pozwala na dokładną analizę biomechaniki i zaplanowanie najbardziej efektywnego leczenia.
Co oznaczają tajemnicze kąty HVA i IMA na opisie zdjęcia?
Na opisie zdjęcia RTG możesz natknąć się na skróty HVA i IMA. To nie są żadne tajemnicze kody, lecz kluczowe parametry, które ortopeda wykorzystuje do oceny zaawansowania haluksa. Kąt koślawości palucha (HVA Hallux Valgus Angle) mierzy stopień odchylenia palucha od osi stopy. Im większy kąt, tym większa koślawość. Z kolei kąt międzypaluszkowy (IMA Intermetatarsal Angle) określa kąt między pierwszą a drugą kością śródstopia. Jego zwiększenie świadczy o rozszerzeniu przodostopia, co jest typowe dla haluksów. Analiza tych kątów jest niezbędna do precyzyjnej kwalifikacji do leczenia operacyjnego i wyboru odpowiedniej techniki zabiegowej.
Leczenie zachowawcze: Czy operacja jest zawsze konieczna?
Wielu moich pacjentów pyta, czy operacja jest jedynym rozwiązaniem. Odpowiadam, że nie zawsze. Leczenie zachowawcze odgrywa bardzo ważną rolę, zwłaszcza w początkowych stadiach haluksów. Może ono znacząco poprawić komfort życia i opóźnić, a czasem nawet wyeliminować, potrzebę interwencji chirurgicznej.
Dla kogo przeznaczone jest leczenie bez skalpela?
Leczenie zachowawcze jest przede wszystkim przeznaczone dla osób, u których haluksy są w początkowych stadiach rozwoju. Mówimy tu o niewielkiej deformacji palucha i umiarkowanych dolegliwościach bólowych. Moim celem w takich przypadkach jest przede wszystkim spowolnienie postępu wady, a także złagodzenie objawów, takich jak ból czy stany zapalne. Należy jednak pamiętać, że metody zachowawcze nie są w stanie cofnąć już istniejących zmian kostnych, ale mogą znacząco poprawić jakość życia i zapobiec dalszemu pogłębianiu się problemu.
Wkładki, ortezy i aparaty korekcyjne: Co naprawdę działa?
Wśród metod zachowawczych, które polecam, niektóre są szczególnie skuteczne:
- Odpowiednie obuwie: To podstawa. Wybieraj buty z szerokim noskiem, na niskim obcasie, wykonane z miękkich, oddychających materiałów. Unikaj ciasnego obuwia i wysokich szpilek, które nasilają ucisk na przodostopie.
- Wkładki ortopedyczne: Indywidualnie dobrane wkładki mogą korygować niewłaściwe ułożenie stopy, wspierać łuk poprzeczny i odciążać przodostopie. Często stosuje się również kliny międzypalcowe, które pomagają utrzymać paluch w prawidłowej pozycji i zapobiegają jego dalszemu koślawieniu.
- Aparaty korekcyjne (ortezy): Dostępne są różne typy aparatów na dzień i na noc. Aparaty nocne mają za zadanie delikatnie odciągać paluch, utrzymując go w skorygowanej pozycji podczas snu. Aparaty dzienne są lżejsze i dyskretniejsze, mogą być noszone w obuwiu, aby wspierać prawidłowe ustawienie palca. Ważne jest, aby były one komfortowe i nie powodowały otarć.
Rola fizjoterapii: Jakie ćwiczenia mogą spowolnić postęp wady?
Fizjoterapia jest nieocenionym elementem leczenia zachowawczego. Dobrze dobrany program ćwiczeń i zabiegów może przynieść znaczną ulgę:
- Ćwiczenia wzmacniające mięśnie stopy: Skupiają się na wzmocnieniu mięśni odpowiedzialnych za prawidłowe ułożenie palców i łuku stopy, co pomaga stabilizować staw.
- Terapia manualna: Fizjoterapeuta może pracować nad mobilizacją stawów stopy, rozluźnianiem napiętych tkanek i poprawą ich elastyczności.
- Stretching: Rozciąganie skróconych mięśni i ścięgien, zwłaszcza ścięgna Achillesa i mięśni łydki, może poprawić biomechanikę stopy.
- Zabiegi fizykoterapeutyczne: W celu zmniejszenia bólu i stanu zapalnego stosuje się takie zabiegi jak laseroterapia, ultradźwięki czy pole magnetyczne. Mogą one przynieść ulgę w okresach zaostrzenia dolegliwości.
Kiedy leki przeciwbólowe to za mało?
W okresach zaostrzenia dolegliwości bólowych i stanów zapalnych, ortopeda może zalecić stosowanie doustnych leków przeciwzapalnych i przeciwbólowych (NLPZ). Mogą one przynieść szybką ulgę, jednak ważne jest, aby pamiętać o ich ograniczeniach. Leki te jedynie maskują objawy i nie eliminują przyczyny problemu. Długotrwałe stosowanie NLPZ może wiązać się z ryzykiem działań niepożądanych, dlatego powinny być używane z umiarem i pod kontrolą lekarza. Jeśli ból utrzymuje się pomimo stosowania leków i innych metod zachowawczych, jest to wyraźny sygnał, że należy rozważyć inne opcje leczenia, w tym operację.
Kiedy operacja haluksa jest najlepszym rozwiązaniem?
Wiem, że myśl o operacji może budzić obawy, ale w wielu przypadkach jest to jedyna skuteczna metoda trwałej korekcji haluksów. Kiedy leczenie zachowawcze przestaje przynosić efekty, a jakość życia pacjenta znacząco spada, interwencja chirurgiczna staje się najlepszym, a często jedynym, rozwiązaniem.
Główne wskazania do leczenia operacyjnego: Ból i postępująca deformacja
Muszę jasno podkreślić, że leczenie operacyjne jest jedyną metodą pozwalającą na trwałą korekcję deformacji, jaką jest haluks. Wskazania do zabiegu są zazwyczaj bardzo konkretne i wynikają z pogarszającego się stanu pacjenta. Główne powody, dla których kwalifikuję pacjentów do operacji, to:
- Silny ból, który znacząco utrudnia codzienne funkcjonowanie, pracę, a nawet proste czynności, takie jak chodzenie.
- Postępująca deformacja, która nie tylko pogarsza wygląd stopy, ale także prowadzi do powstawania innych problemów, np. palców młotkowatych czy modzeli.
- Problemy z doborem obuwia, wynikające z kształtu stopy, które uniemożliwiają noszenie komfortowych butów i prowadzą do otarć oraz ran.
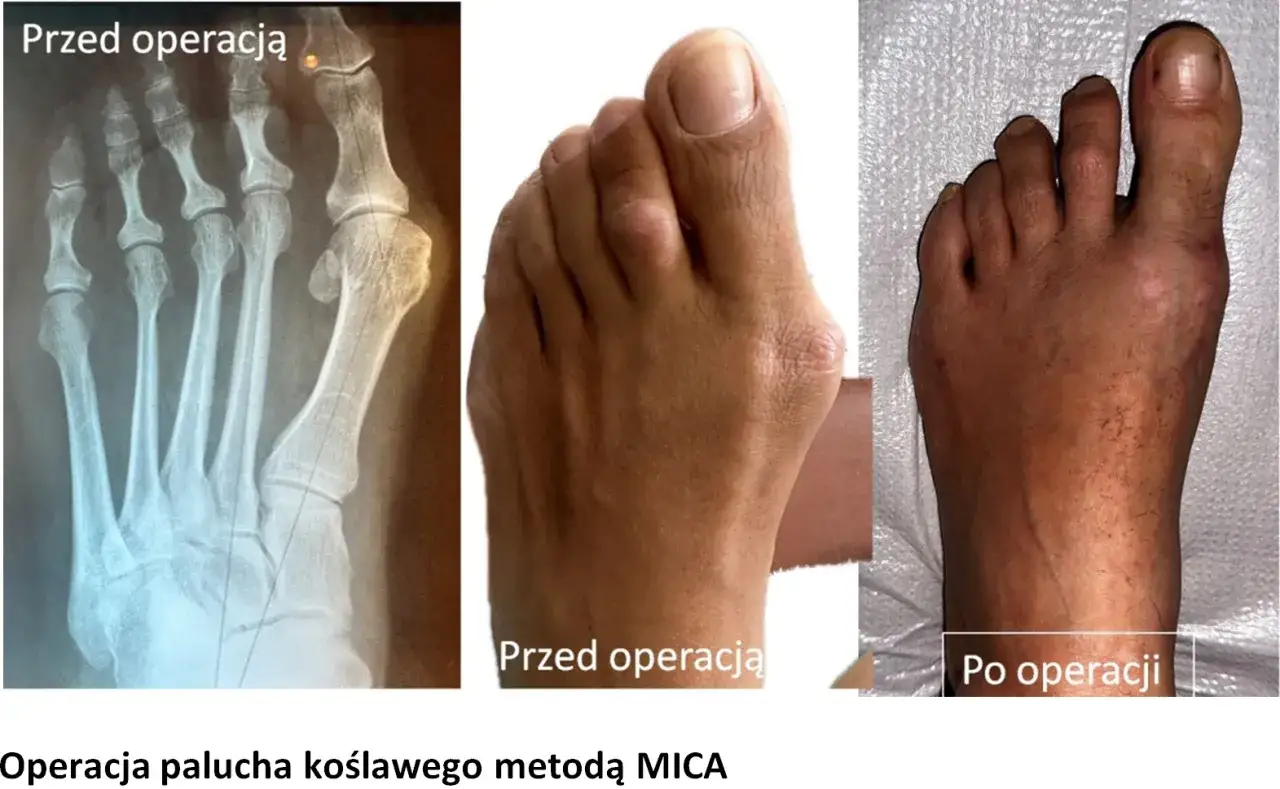
Przegląd nowoczesnych metod operacyjnych stosowanych w Polsce
W Polsce, podobnie jak na całym świecie, stosujemy wiele różnorodnych technik operacyjnych. Co ważne, dobierane są one zawsze indywidualnie do stopnia zaawansowania wady, anatomii stopy pacjenta oraz jego oczekiwań. Nie ma jednej uniwersalnej metody. Oto ogólne typy zabiegów, z którymi możesz się spotkać:
- Osteotomie: To najczęściej stosowane zabiegi, polegające na przecięciu i odpowiednim przemieszczeniu kości (najczęściej pierwszej kości śródstopia i/lub paliczka bliższego palucha) w celu skorygowania jej osi. Przykłady to metody Scarf, Chevron, czy osteotomie klinowe.
- Artrodeza: Usztywnienie stawu, stosowane w przypadku bardzo zaawansowanych zmian zwyrodnieniowych lub niestabilności stawu.
- Metody małoinwazyjne (MIS): Nowoczesne techniki, które zyskują na popularności dzięki mniejszej inwazyjności i szybszej rekonwalescencji.
Metody Chevron i Scarf: Złoty standard w chirurgii palucha koślawego
Wśród osteotomii, metody Scarf i Chevron są jednymi z najczęściej wykonywanych i uznawanych za "złoty standard" w chirurgii palucha koślawego. Obie polegają na precyzyjnym przecięciu pierwszej kości śródstopia, a następnie jej przemieszczeniu i stabilizacji za pomocą śrubek. Metoda Chevron to osteotomia w kształcie litery "V" w okolicy głowy pierwszej kości śródstopia, natomiast Scarf to osteotomia w kształcie litery "Z" w trzonie kości. Dzięki temu możliwe jest skuteczne skorygowanie osi kości, zmniejszenie kąta IMA i HVA, co prowadzi do przywrócenia prawidłowego kształtu stopy i eliminacji bólu.
Operacje małoinwazyjne (MIS): Mniejsza blizna i szybszy powrót do sprawności
Coraz większą popularność zdobywają nowoczesne techniki małoinwazyjne (MICA/MIS - Minimally Invasive Chevron Akin). Ich główną zaletą jest to, że korekcja deformacji odbywa się poprzez niewielkie, kilkumilimetrowe nacięcia skóry, bez konieczności otwierania stawu. Cały zabieg przeprowadzany jest pod kontrolą aparatu rentgenowskiego, co pozwala chirurgowi na precyzyjne wykonanie osteotomii i korekcję. Dzięki temu pacjent ma mniejsze blizny, odczuwa mniejszy ból pooperacyjny, a co najważniejsze, czas rekonwalescencji jest często krótszy, co pozwala na szybszy powrót do codziennych aktywności.Życie po operacji: Co musisz wiedzieć o rekonwalescencji?
Pomyślna operacja to dopiero połowa sukcesu. Równie ważna, a czasem nawet ważniejsza, jest odpowiednia rekonwalescencja. To etap, który wymaga cierpliwości i dyscypliny, ale dzięki niemu możesz cieszyć się pełną sprawnością stopy na długie lata. Jako Nikodem Cieślak zawsze podkreślam, że zaangażowanie pacjenta w proces rehabilitacji jest kluczowe.
Pierwsze tygodnie: Specjalny but i poruszanie się o kulach
Bezpośrednio po operacji, przez pierwsze zazwyczaj 6 do 8 tygodni, będziesz musiał nosić specjalny but odciążający przodostopie. Jego zadaniem jest ochrona operowanej stopy i zapewnienie optymalnych warunków do gojenia się kości i tkanek miękkich. W tym okresie często konieczne jest również poruszanie się o kulach, aby zminimalizować obciążenie operowanej kończyny. Ważne jest, aby ściśle przestrzegać zaleceń lekarza dotyczących obciążania stopy i unikać ruchów, które mogłyby zagrozić stabilności korekcji.
Rehabilitacja pooperacyjna: Klucz do odzyskania pełnej sprawności stopy
Nie mogę wystarczająco podkreślić, jak kluczową rolę odgrywa rehabilitacja pooperacyjna. To właśnie ona decyduje o tym, czy odzyskasz pełną sprawność stopy. Program rehabilitacyjny jest zawsze indywidualnie dopasowany do pacjenta i metody operacyjnej. Obejmuje on ćwiczenia wzmacniające mięśnie stopy i łydki, poprawiające zakres ruchu w stawie, a także techniki manualne mające na celu zmniejszenie obrzęku i bólu. Regularne i sumienne wykonywanie zaleconych ćwiczeń pod okiem fizjoterapeuty to gwarancja sukcesu.Jak długo trwa powrót do normalnego chodzenia i aktywności sportowej?
Dzięki nowoczesnym technikom operacyjnym i coraz bardziej zaawansowanym protokołom rehabilitacyjnym, powrót do normalnego chodzenia i aktywności sportowej jest coraz szybszy. Zazwyczaj, po około 6-8 tygodniach od operacji, pacjenci mogą stopniowo rezygnować z buta odciążającego i kul, przechodząc na zwykłe, wygodne obuwie. Pełny powrót do aktywności sportowej, zwłaszcza tych obciążających stopy, może zająć od 3 do 6 miesięcy, a w niektórych przypadkach nawet dłużej. Wszystko zależy od indywidualnych predyspozycji, stopnia zaawansowania wady, metody operacyjnej i, co najważniejsze, zaangażowania w proces rehabilitacji.
Leczenie haluksów w Polsce: NFZ czy prywatnie?
Kwestia wyboru między leczeniem w ramach Narodowego Funduszu Zdrowia a prywatnym jest często poruszana przez moich pacjentów. Obie opcje mają swoje plusy i minusy, które warto wziąć pod uwagę, planując leczenie haluksów w Polsce.
Jakie są realia leczenia w ramach Narodowego Funduszu Zdrowia?
Operacje haluksów są w Polsce refundowane przez Narodowy Fundusz Zdrowia, co jest dobrą wiadomością dla pacjentów. Oznacza to, że jeśli masz ubezpieczenie zdrowotne, możesz liczyć na pokrycie kosztów zabiegu. Niestety, rzeczywistość bywa taka, że leczenie w ramach NFZ wiąże się często z długim czasem oczekiwania na zabieg. W zależności od regionu i placówki, kolejki mogą wynosić od kilku miesięcy do nawet kilku lat. To może być problematyczne, zwłaszcza gdy ból jest silny, a deformacja postępuje.
Koszty leczenia prywatnego: Co obejmuje cena zabiegu?
Alternatywą dla leczenia w ramach NFZ jest skorzystanie z usług prywatnych klinik. Tutaj głównym czynnikiem jest oczywiście koszt. Cena operacji jednego haluksa waha się zazwyczaj od kilku do kilkunastu tysięcy złotych. Wartość ta zależy od wielu czynników, takich jak:
- Metoda operacyjna: Nowoczesne, małoinwazyjne techniki mogą być droższe.
- Renoma kliniki i doświadczenie chirurga: Bardziej doświadczeni specjaliści i renomowane placówki często mają wyższe cenniki.
- Zakres świadczeń: Cena zazwyczaj obejmuje sam zabieg, znieczulenie, pobyt w szpitalu (zazwyczaj 1-2 dni), a często także kontrolne wizyty pooperacyjne. Należy jednak zawsze upewnić się, czy w cenę wliczona jest również rehabilitacja, która jest kluczowym elementem powrotu do zdrowia.
Przeczytaj również: Haluks: Kiedy bezpiecznie chodzić po operacji? Pełny poradnik
Jak wybrać dobrego chirurga specjalizującego się w operacjach stopy?
Wybór odpowiedniego chirurga to jedna z najważniejszych decyzji. Oto moje praktyczne rady, na co zwrócić uwagę:
- Specjalizacja w chirurgii stopy i stawu skokowego: Szukaj lekarza, który ma udokumentowane doświadczenie i specjalizuje się konkretnie w operacjach stóp. To gwarantuje, że ma on dogłębną wiedzę na temat biomechaniki stopy i najnowszych technik operacyjnych.
- Doświadczenie: Zapytaj o liczbę wykonywanych rocznie operacji haluksów. Im większe doświadczenie, tym większe prawdopodobieństwo sukcesu i mniejsze ryzyko powikłań.
- Opinie pacjentów: Poszukaj opinii o lekarzu i klinice w internecie (fora, portale medyczne). Pamiętaj jednak, aby podchodzić do nich z rezerwą i traktować jako jeden z wielu czynników.
- Transparentność w komunikacji: Dobry chirurg powinien jasno i zrozumiale przedstawić Ci plan leczenia, omówić ryzyka i korzyści, a także odpowiedzieć na wszystkie Twoje pytania. Powinieneś czuć się komfortowo i mieć pełne zaufanie do lekarza.

